
Sim, mais um problema assustador que pode acontecer com o diabético, principalmente se for do tipo 1 (DM1) que pode levar a pessoa ao coma diabético ou até à morte e é, normalmente, como o DM1 descobre que possui a doença.
Mas afinal, o que é a CAD?
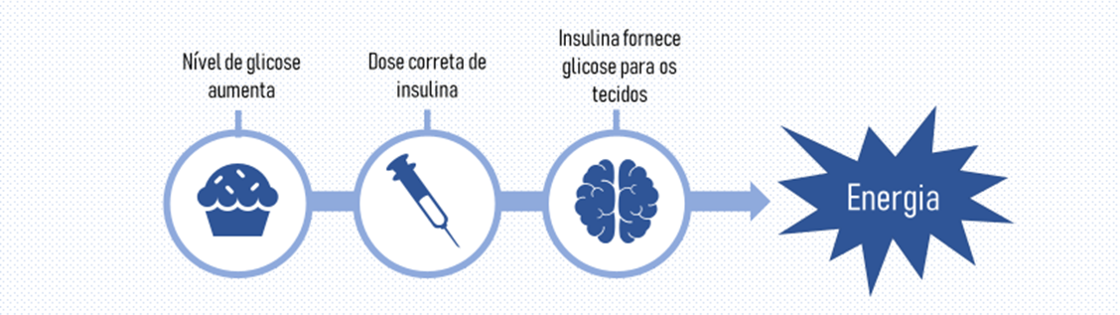
A cetoacidose diabética, que vamos chamar aqui de CAD, é uma complicação que ocorre quando seu corpo não possui insulina suficiente para levar a glicose do sangue até suas células. Como a principal fonte de energia das nossas células é a glicose, e ela não está sendo entregue corretamente, nosso corpo começa a quebrar gorduras para a formação das cetonas, que serão usadas no lugar do açúcar como fonte de energia.
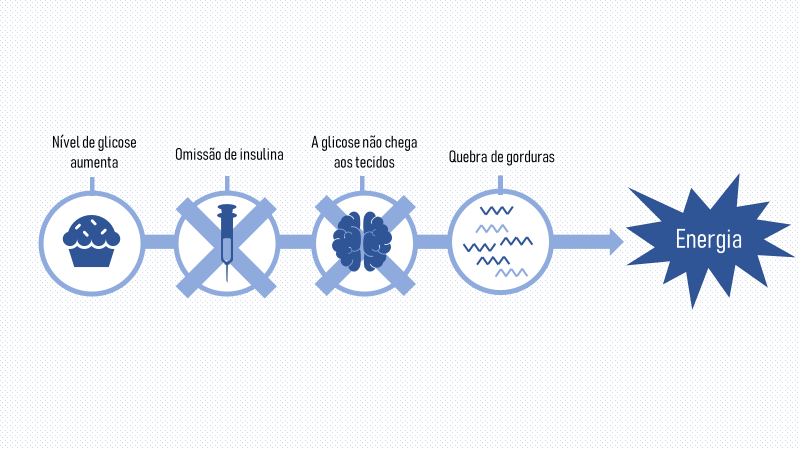
Ok, mas qual o problema disso?
Há vários problemas. Primeiro, se você não possui insulina suficiente para tirar a glicose do sangue e levar para os tecidos, os níveis de açúcar na circulação vão aumentar, levando à condição que estamos todos já familiarizados: a hiperglicemia. Segundo, como seu corpo está produzindo cetonas a todo vapor, seus níveis também vão aumentar. É o que chamamos de cetose, uma condição perigosa, já que tais corpos cetônicos aumentam a acidez do sangue (acidose). Sendo assim, alto níveis de cetonas no sangue se tornam um veneno para nosso organismo se não for controlado rapidamente. Essa é tríade da CAD: hiperglicemia, cetose e acidose metabólica.
E daí surgiu esse nome tão feio: cetoacidose diabética. É nada mais do que uma acidose no nosso organismo causado pelo aumento de corpos cetônicos em indivíduos diabéticos devido a deficiência de insulina.
Entendendo a química por trás disso:
Calma, não é tão difícil quanto parece!
Corpos cetônicos são substâncias que aparecem em altos níveis em três situações: quando há descontrole do diabetes tipo 1, quando se está em jejum há muito tempo ou quando se tem hipoglicemia severa ou prolongada. Pessoas saudáveis e bem nutridas produzem corpos cetônicos a uma taxa relativamente baixa.
Quando nosso corpo quebra gordura (lipólise) para fornecer energia aos tecidos (p. ex., no jejum prolongado ou diabetes não tratado), uma molécula chamada acetil-CoA se acumula e, sem seguida, é convertida em três tipos de cetonas: acetona, acetoacetato e D-β-hidroxibutirato.
Não precisa se ater aos nomes, é só a título de entendimento.
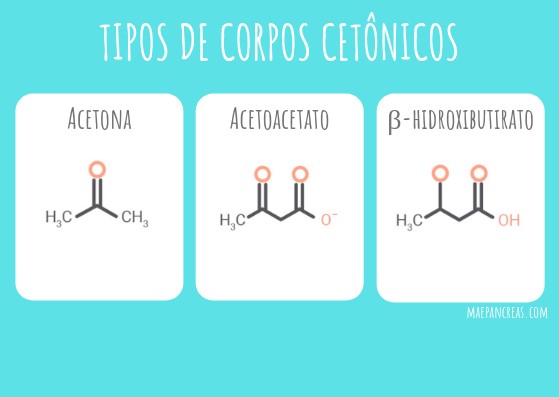
A acetona produzida é exalada pela nossa respiração. Os outros dois corpos cetônicos são transportados pelo sangue, fornecendo a energia necessária para tecidos, como o músculo esquelético e cardíaco e o córtex renal. Inclusive o cérebro, que usa preferencialmente glicose como combustível, também pode se adaptar ao uso dessas moléculas quando a glicose não está disponível.
Além de causar a hiperglicemia por si só, a deficiência de insulina também vem associada à liberação excessiva de hormônios que aumentam a produção de mais glicose por meio da degradação de proteínas. Eles são chamados de hormônios contrarreguladores (glucagon, catecolaminas, cortisol e hormônio do crescimento), e são responsáveis por compensar a “falta” de glicose.
Deu para entender a lógica? Mesmo em estado de hiperglicemia, nosso corpo entende que há deficiência de açúcar, já que ela não está chegando ao seu destino e, portanto, começa a liberar esses hormônios contrarreguladores para produzir ainda mais glicose, além de estimular a lipólise para produzir cetonas e gerar mais fonte de energia para o corpo em necessidade.
Assim, somado à acidose, teremos um aumento da concentração de substancias no espaço fora das células (hiperosmolaridade), desidratação, aumento da liberação de glicose pela urina (glicosúria), um aumento no volume da urina (diurese osmótica) e perda de fluidos e eletrólitos.
Uma bola de neve, não é mesmo?
E quando isso pode acontecer?
Os principais fatores que levam ao desenvolvimento da CAD são:
- Não tomar as doses suficientes de insulina
- Insulina estragada. Veja nosso post sobre como armazenar a sua insulina.
- Acidentalmente esquecer de tomar alguma dose
- Interferência no sistema de liberação de insulina (p.ex., dobra do catéter da bomba de insulina)
- Quando você está com alguma infecção e a insulina não consegue trabalhar como deveria (resistência insulínica). Isso ocorre mais frequentemente em casos de pneumonia e infeções urinarias
- Início da manifestação de DM1, ou seja, quando abre o caso da doença
- Má alimentação
Outros fatores menos comuns são:
- Infarto agudo do miocárdio
- AVC
- Pancreatite
- Queimaduras
- Gravidez
- Uso de medicamentos
- Álcool em excesso
- Uso de drogas ilícitas, em destaque a cocaína.
- Problemas psicológicos associados a transtornos alimentares. Veja aqui nosso post sobre diabulimia.
- Uso de antipsicóticos para tratamento de transtorno de humor bipolar e esquizofrenia (como clozapina, olanzapina, risperidona e quetiapina)
Como identificar uma cetoacidose?
Os sintomas e sinais inicias são:
- Sede excessiva
- Boca seca
- Aumento da frequência e volume urinário
- Aumento da glicose sanguínea (hiperglicemia) acima de 240 mg/dL
- Aumento dos níveis de cetonas na urina
Depois, outros sintomas aparecem:
- Cansaço constante
- Dificuldade respiratória (respiração de Kussmaul)
- Hálito com odor de frutas, devido a presença de acetona
- Náuseas
- Vômitos
- Dor abdominal
Como testar os meus níveis de cetona?
Podem ser utilizados tanto glicosímetros que dosam a glicemia e os corpos cetônicos no sangue (p. ex., Optium Xceed®), quanto as tiras diagnosticas que medem os níveis dos corpos cetônicos na urina.
1-Os resultados do glicosímetro devem ser interpretados da seguinte forma:
- Normal: menor que 0.6 mmol/L
- Moderado: entre 0.6 e 1.5 mmol/L
- Alto: entre 1.5 e 3.0 mmol/L
- Possível cetoacidose diabética: maior 3.0 mmol/L
Clique aqui e veja o vídeo do LIBRE medindo cetonas. As fitas usadas no LIBRE é mostrada neste post.
2-No segundo caso, deve-se urinar, molhar a tira e esperar 15 segundos. Após isso, compare a cor adquirida pela fita com a escala de cores presente no frasco. Identifique se sua cetose se encontra leve, moderada ou grave.
Exemplo da escala de cores encontrada nos frascos:
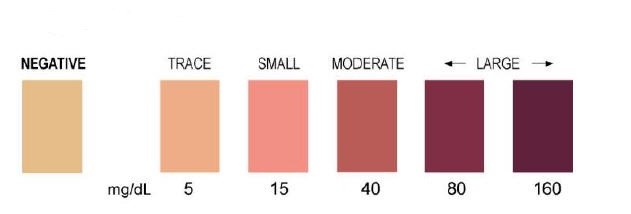
Vale lembrar que corpos cetônicos na urina durante o jejum podem ocorrer em indivíduos normais na primeira urina da manhã e que resultados falsamente positivos podem ocorrer com o uso de medicamentos que contenham o grupo sulfidrila (p. ex., captopril).
Resultados falso-negativos podem ocorrer quando a urina ficar exposta ao ar por longo período de tempo ou quando for muito ácida, como ocorre após ingestão de grandes quantidades de vitamina C.
O que eu devo fazer em caso de cetose?
0.2 – 0.6 mmol/L: Beba muita água e tome sua insulina nos horários e doses de costume. Verifique novamente os níveis de cetona no sangue em 1‐2 horas e espere que os níveis caiam.
0.6 – 1.5 mmol/L: Contate seu médico. Ele provavelmente recomendara que você tome uma dose adicional de insulina de ação rápida ou curta. Também recomendara que você beba muita água e verifique seus níveis de cetona a cada 1‐2 horas para se certificar que eles estão caindo.
1.5 mmol/L – 2.5mmol/L: Fale com seu médico urgente! Ele pode querer vê-lo imediatamente, ou recomendar que você tome uma dose adicional de insulina de ação rápida ou curta, beber muita água, e verifique a sua cetona a cada hora para se certificar de que está caindo.
2.5 – 3.5 mmol/L ou mais: Você precisara ir ao hospital urgentemente. Se estiver se sentindo muito ruim, com falta de ar, ou se suas cetonas estão muito altas, você deve ligar para o SAMU.
Lembre-se que a cetoacidose diabética é uma complicação que ameaça a vida, mas completamente evitável, basta fazer o tratamento da diabetes de forma adequada, sempre tomando sua insulina na hora correta, verificando seus níveis de glicose sanguínea e consultar seu médico regularmente.
Por Alana Garcia
Revisão de Christine Rolke
REFERENCIAS:
Lucio Vilar. Endocrinologia Clínica. 6° ed.
Endocrinologia básica e clínica de Greenspan. 9° ed.
Princípios de bioquímica de Lehninger. 6° ed.

